Maria Carvalho tem 52 anos e há 29 que é doente crónica. Uma insuficiência renal roubou-lhe os melhores anos da sua vida e, apesar de ser transplantada há quase 19 anos, em breve voltará a fazer hemodiálise.
Ao longo das últimas quase duas décadas, Maria teve necessariamente de tomar medicação devido à sua condição de transplantada. Ao Notícias ao Minuto, esta comerciante que reside no concelho de Sintra conta que toma “20 comprimidos por dia”. É, por isso, uma doente polimedicada.
Talvez por ter começado muito cedo uma medicação diária e pelo receio de complicações ainda maiores para a sua saúde, Maria nunca deixou de tomar os fármacos. “Às vezes esqueço-me de tomar os da manhã, mas só acontece quando saio de casa à pressa”, explica. E depois? “Tomo-os à hora de almoço porque tenho a possibilidade de almoçar em casa”, desvaloriza.
Pese embora - tal como Maria Carvalho -, os doentes minimizem as eventuais consequências da toma tardia dos fármacos ou até a sua omissão, um artigo científico que se debruça sobre a ingestão de imunossopressores nos transplantados, publicado na revista Scielo Portugal, destaca que, a “fraca ou não adesão ao tratamento provoca complicações físicas e psicológicas no doente, reduz a sua qualidade de vida, aumenta a probabilidade de desenvolvimento de resistência aos fármacos e desperdiça recursos, comprometendo os esforços do sistema de saúde na melhoria da saúde da população”.
A larga maioria dos medicamentos que Maria toma é oriunda da farmácia do Hospital Santa Cruz, em Carnaxide. Só os fármacos para controlar a tensão arterial e o colesterol é que têm de ser comprados nas farmácias da comunidade.
Porém, em nenhum dos casos Maria recebe qualquer apoio ou atenção especial por parte dos farmacêuticos. Aliás, refere, muitas vezes é a filha que vai ao hospital levantar a medicação. “Eles têm as receitas que o médico passa e é só isso. Perguntam-me só o nome e quando é a minha filha que lá vai é exatamente igual”, frisa.
Maria é uma pessoa bastante ativa, que nunca se deixou vencer pela doença. Talvez por isso seja consciente da necessidade de tomar adequadamente a medicação e não vê necessidade de ter um acompanhamento mais personalizado por via das farmácias. “Eu sei que tenho de os tomar e quando é que tenho de os tomar”, assevera, explicando que qualquer alteração à posologia é conversada com o médico que faz os devidos alertas.
Maria confessa que nunca havia pensado neste tema de um acompanhamento mais personalizado por parte das farmácias, por forma a tomar evitar os esquecimentos na toma da medicação, e por isso questiona: “E as farmácias têm meios para isso?”.
Doentes polimedicados: Portugal tem capacidade para os apoiar?
 Preparação Individualizada de Medicação (PIM)© Farmácia do Altinho
Preparação Individualizada de Medicação (PIM)© Farmácia do Altinho
Quem são os doentes polimedicados? Estes pacientes cumprem o programa terapêutico? Está o Serviço Nacional de Sáude (SNS) preparado para promover a adesão à terapêutica? Ou são as farmácias portuguesas comunitárias que substituem o Estado central neste domínio? Estas são algumas das questões que deram o mote à reportagem do Notícias ao Minuto.
Relativamente ao conceito de doente polimedicado, a sua definição não é, como revela ao Notícias ao Minuto Filipa Duarte Ramos, professora do Departamento de Sócio Farmácia da Faculdade de Farmácia da Universidade de Lisboa, consensual. Definir quais os doentes que se enquadram nesta definição "tem sido uma dificuldade". Se fizermos uma pesquisa bibliográfica, acrescenta, "encontramos com frequência que o doente polimedicado é aquele que faz cinco ou mais medicamentos em simultâneo. Mas também podemos encontrar referências que nos indicam que são aqueles que fazem oito ou mais, ou menos que isso".
Há dados recentes da Organização Mundial de Saúde que apontam para que cerca de metade das pessoas não façam medicação como os médicos indicamA adesão à terapêutica assume-se como uma 'pedra basilar' na gestão eficaz da doença. E esta premissa ganha especial relevância quando falamos de doenças crónicas, de que é exemplo a diabetes, a asma ou até o VIH. Importa, por isso, aferir as consequências decorrentes da não adesão à terapêutica - um tema que, no entendimento de Filipa Duarte Ramos, é "extremamente relevante". Aliás, recorda, "há dados recentes da Organização Mundial de Saúde que apontam para que cerca de metade das pessoas não faça a medicação como os médicos indicam. Ou seja, a percentagem de não adesão à medicação controlada é superior a 50%".
E o impacto desta realidade revela-se desde logo "na comparticipação de medicamentos" que é suportada pelos contribuintes. A este domínio são aditadas as consequências "para o próprio doente porque não vai usufruir da medicação por não estar a tomar como é suposto". Realça a farmacêutica que esta questão assume especial gravidade "se o profissional de saúde não for informado de que o paciente não está a tomar a medicação".
Quando 'em cima da mesa' está a não adesão à terapêutica, há diferentes cenários a considerar. O doente pode não tomar a medicação porque há uma falha na aquisição de medicamentos prescritos, descrita como não adesão primária. Este caso verifica-se quando "o doente nem chega a adquirir os medicamentos", exemplifica. A não adesão à terapêutica pode ainda derivar do que a literatura descreve de não adesão secundária, que pode ser intencional ou não intencional. A título exemplificativo, "o doente não toma a medicação como deveria porque não percebeu - não intencional -, ou percebeu claramente como é que era para tomar, mas acha que não precisa - intencional".
Há casos, porém, em que "o doente não percebe como é que é para fazer a medicação. Vai medir a tensão e o farmacêutico pergunta se a pessoa tem estado a tomar a medicação e este responde que o médico disse para tomar só quando a pressão estivesse alta. Mas muito provavelmente o que o médico disse foi que os medicamentos são para a tensão alta, o que é diferente".
No domínio das estratégias para lidar com esta problemática, acredita Filipa Duarte Ramos que importa distinguir "a não adesão a uma doença aguda - como nos casos da interrupção da toma do antibiótico quando cessam os sintomas - da de uma situação crónica, assintomática, como a diabetes ou a dislipidémia. Neste caso, advoga, "falamos predominantemente de uma franja da população acima de uma determinada idade que tem esse tipo de patologias e é necessário que o doente tenha uma boa adesão à terapêutica para usufruir dos máximos benefícios dos fármacos e, deste modo, ter a patologia o mais controlada possível. Até porque se o doente não informa o médico, ou o farmacêutico que dará feedback ao médico, este vai pensar que a patologia não está controlada, tendendo a alterar o esquema terapêutico".
As farmácias preparam a medicação para uma ou duas semanas para alguns pacientes. O doente já leva a terapêutica organizadaCom efeito, uma das medidas encontradas e implementadas ao nível nacional "é a preparação individualizada de medicação (PIM)". De acordo com este método, "as farmácias preparam a medicação para uma ou duas semanas para alguns pacientes. O doente já leva a terapêutica organizada". Mas mesmo neste enquadramento, "há alguns problemas", explica a docente. Isto porque "vamos ter de tirar os comprimidos das embalagens originais - acondicionamento secundário - e daí advém a dificuldade de o doente identificar a medicação". E há ainda a "dificuldade de controlar prazos de validade e a estabilidade dos medicamentos, isto é, durante quanto tempo é que o medicamento mantém as propriedades iniciais quando retirado do acondicionamento primário".
Este programa de preparação individualizada de medicação "não tem grande adesão por parte dos doentes porque, regra geral, trata-se de um serviço pagoEmbora a iniciativa tenha sido idealizada para contornar os indicadores dos doentes polimedicados que não aderem à terapêutica, este programa de preparação individualizada de medicação "não tem grande adesão por parte dos doentes porque, regra geral, trata-se de um serviço pago". Esclarece a professora da Faculdade de Farmácia da Universidade de Lisboa que "o utente está habituado a ir à farmácia e ter um conjunto de serviços grátis e aqui o que acontece é que na preparação da medicação é cobrado um determinado valor. É esta necessidade de pagamento que obriga a que muitas vezes os doentes não adiram".
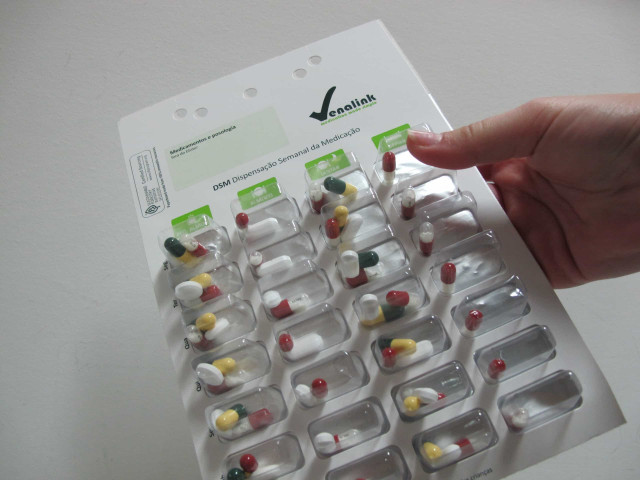 Preparação Individualizada de Medicação© Farmácia do Altinho
Preparação Individualizada de Medicação© Farmácia do Altinho
Importa ainda realçar que as consequências da não adesão à terapêutica são distintas. Ter um "doente que não adere à terapêutica antidiabética porque está sem sintomas e acha que não precisa de tomar como o médico prescreveu é diferente de um transplantado que acha que não precisa de tomar o imunossupressor". Estes últimos fármacos "são extraordinariamente importantes, não só no que diz respeito à dose, mas também quanto ao horário da toma".
Aliás, como recorda, "há estudos de adesão à terapêutica de transplantados que nos mostram que não só há uma percentagem de doentes que não adere à terapêutica, como há uma relação direta com o nível de escolaridade. Quanto maior é a escolaridade, mais instruídas são as pessoas, mais pensam que conseguem tomar conta da medicação e não precisam de fazer como o médico diz".
Mas não é apenas nos doentes transplantados que se regista prevalência de quem não toma a medicação. Como revela uma tese desenvolvida por João Carlos Proença Marques, da Universidade de Lisboa - 'Adesão à terapêutica anti-retrovírica - VIH: determinação dos principais fatores associados à não-adesão à terapêutica e caracterização dos diferentes perfis de doentes'-, " a não adesão à terapêutica anti-retroviral de combinação é altamente prevalente nesta amostra de adultos infetados com VIH-1. Foram identificadas variáveis relacionadas com a não-adesão, pelo que deverão ser alvo de controlo de forma a prevenir o desenvolvimento da resistência a terapêutica".
Já questionada relativamente à possibilidade de os farmacêuticos comunitários, sendo os últimos profissionais de saúde a terem contacto com o doente, poderem operar uma mudança de paradigma, Filipa Duarte Ramos é perentória: "Não sei se se consegue mudar o paradigma porque é muito complexo. Não gosto de equacionar o farmacêutico isolado do sistema. Faz-me sentido um sistema no qual o farmacêutico da comunidade também está dentro da roda do stakeholders que se articulam no sentido dos melhores cuidados da centralidade do modelo que ele pretende. Neste contexto, faz sentido o farmacêutico comunitário trabalhar num reforço da mensagem do médico e com todos os cuidados éticos no sentido de não levantar dúvidas para as quais não tem resposta".
Recorde-se que em julho de 2014 foi reconhecido o papel determinante do farmacêutico comunitário na promoção da adesão à terapêutica. Aliás, a sua intervenção é referida como uma das estratégias em saúde pública consideradas prioritárias (Compromisso para a Saúde entre MS e ANF, 9 de Julho 2014).
"A não adesão à terapêutica é uma das principais causas da perda do órgão"
O caso de Maria Carvalho é apenas um de entre tantos e não é sequer o mais grave, uma vez que esta doente crónica toma os medicamentos da forma correta e nas horas a que é suposto, salvo raras exceções como a própria admite.
Não tomar um imunossupressor não é como não tomar uma aspirinaA verdade é que a não adesão à terapêutica em doentes transplantados “sempre foi uma preocupação”, como revela Eduardo Barroso, ex-diretor do Centro Hepato-Bilio-Pancreático e de Transplantação (CHBPT) do Hospital de Curry Cabral. Aliás, reforça o cirurgião, “não tomar um imunossupressor não é como não tomar uma aspirina”.
Em declarações ao Notícias ao Minuto, o médico que, ao longo da sua carreira se assumiu como uma referência na transplantação hepática, vai ainda mais longe e assegura que “a não adesão à terapêutica é uma das principais causas da perda do órgão”. E é neste cenário que assumem especial relevância as consultas de seguimento de transplante.
Quando o seu dia a dia era passado no bloco operatório do Curry Cabral, a dar uma nova esperança a um paciente, Eduardo Barroso relata vários casos “em que se chegou à conclusão de que a perda [do órgão] se devia à não toma da medicação”, neste caso, do imunossupressor.
Já quanto às eventuais estratégias a adotar, o especialista sugere que as “farmacêuticas adaptem os medicamentos para a toma de apenas de um comprimido por dia e não de dois ou três”, ressalvando ainda a importância “de manter o doente informado” e das consultas de avaliação pós-transplante.
"Com o MED180º ninguém sai de uma farmácia sem saber como tomar os medicamentos"
Apesar de Maria Carvalho não sentir necessidade de um acompanhamento personalizado por parte dos farmacêuticos, a verdade é que os estudos mostram exatamente o contrário. O facto de 50% dos utentes polimedicados não tomarem os fármacos fez soar o alarme e, por isso, a Associação Nacional de Farmácias (ANF) desenvolveu o MED180º.
Este projeto, que começou a ser operacionalizado em março do ano passado, assenta num “conjunto de ferramentas tecnológicas que suportam a segurança e a qualidade da intervenção farmacêutica, com influência direta sobre o modo como os portugueses tomam os medicamentos”.
Contactada pelo Notícias ao Minuto, a ANF explica que estas ferramentas incluem “cinco canais de comunicação físicos e digitais: etiqueta de posologia para colagem na embalagem dos medicamentos (com opção de utilização de pictogramas) ou talão, SMS, e-mail e ou a aplicação Farmácias Portuguesas”.
“Com o MED180º ninguém sai de uma farmácia sem saber como tomar os seus medicamentos”, responde a ANF às questões colocadas via e-mail pelo Notícias ao Minuto. Graças a este projeto as farmácias estão a “melhorar a utilização dos medicamentos junto de cada utente, indicando-lhe quando e como os tomar, de forma clara e legível ou, inclusive, com suporte a pictogramas, nas situações de iliteracia ou analfabetismo”.
E tudo isto desagua naquele que é o objetivo primordial: a adesão dos utentes à terapêutica prescrita. Exemplo disto mesmo é a Farmácia Nova de Carnaxide, localizada no concelho de Oeiras.
O diretor técnico, Duarte Santos, indica ao Notícias ao Minuto que a farmácia que dirige tem “colocado em prática” o MED180º, um projeto que, assevera, “coloca as farmácias na linha da frente da inovação”.
A não adesão à terapêutica tem um elevado impacto na saúde dos doentes, levando muitas vezes a hospitalizações desnecessáriasE, desta forma, tem conseguido “reforçar a adesão à terapêutica” por parte dos utentes. “Acreditamos que desta forma estamos a servir ainda melhor o interesse de quem nos procura”, afirmou, frisando que este projeto é tão ou mais importante na medida em que "a não adesão à terapêutica tem um elevado impacto na saúde dos doentes, levando muitas vezes a hospitalizações desnecessárias”.
O Notícias ao Minuto sabe que, no distrito de Lisboa, há pelo menos mais três farmácias que implementaram este projeto. Mas não são a maioria. Já mais a Norte, por exemplo, também a Farmácia Neves, em Eiriz, Paços de Ferreira, desenvolve um programa de acompanhamento de doentes polimedicados.
A Farmácia do Altinho, no concelho de Odivelas, por exemplo, faz o que pode pelos seus utentes. A chamada preparação individualizada da medicação é aplicada a 25 utentes, aqueles que aderiram ao programa e nem todos pagam. “Pagam os que podem”, diz ao Notícias ao Minuto o diretor técnico, Henrique Mateus-Santos.
“Há casais que pagam 2,5 euros por semana, o que é um valor irrisório. Mas o mais normal é pagarem três euros pela preparação da medicação”, elucida o farmacêutico, frisando que “em toda a minha vida nenhum doente a precisar de medicação deixou de a levar”.
Para Henrique Mateus-Santos, a questão dos medicamentos é uma “tragédia nacional” pois, apesar de os fármacos serem “cada vez mais seguros”, a verdade é que “há falhas na forma como são tomados”. “Há estudos que referem que 50% dos utentes polimedicados não faz a toma de forma correta e 80% não conhece os fármacos que toma, não sabe como os tomar, como os guardar ou utilizar – no caso da insulina, por exemplo”, acrescentou.
Já para não falar no caso dos transplantados que tomam entre 15 a 20 comprimidos diários. “Eu próprio, como profissional de saúde, não entendo como esses pacientes tomam a medicação”, atira.
Este é, definitivamente, um “problema de grande magnitude social e de saúde ao ponto de, em 2017, a Organização Mundial de Saúde (OMS) ter lançado um repto mundial para que os medicamentos sejam mais seguros”.
[PIM] deveria ser suportado pelo Sistema Nacional de SaúdeE é por isso que o papel dos farmacêuticos é de tamanha importância. Mas aqui surge outro problema: o da remuneração. Apesar de alguns utentes pagarem a preparação individualizada da medicação, este valor não é o suficiente para sustentar um projeto desta magnitude em larga escala, pois nem todos os utentes que precisam de um acompanhamento mais personalizado estão dispostos ou podem pagar por este serviço que, defende o especialista, deveria ser “suportado pelo Sistema Nacional de Saúde, tal como acontece em países como Inglaterra, Canadá ou Austrália porque já ficou “demonstrado que é importante para melhorar a qualidade de vida das pessoas”.
“A falta de interesse político neste tema não se compreende. O Estado prefere pagar 2 mil euros por um medicamento que, muitas vezes, não vai ser tomado, do que pagar cinco ou seis euros a um farmacêutico para orientar os doentes e rentabilizar a toma dos fármacos”, critica.
Henrique Mateus-Santos recusa aceitar a ideia de que “se gasta muito dinheiro em medicamentos”, porque, defende, o que acontece na realidade é que “se desperdiça muito em medicamentos” o que é também consequência da “falta de investigação nesta área em Portugal”.
Com a ‘simples’ preparação individualizada da medicação "os utentes vivem mais"Face ao exposto, o diretor do Instituto Pharmcare afirma que com a ‘simples’ preparação individualizada da medicação “os utentes vivem mais”, mas também alerta para o facto de estar a faltar um acompanhamento no que à “monitorização da farmacoterapia”.
Ainda assim, Henrique Mateus-Santos destaca que, embora não seja na “plenitude”, a verdade é que já existe uma “boa percentagem de farmácias que disponibiliza estes serviços de preparação individualizada da medicação e de revisão da medicação”.
Menos otimista quanto à colocação em prática deste projeto é a diretora técnica da Farmácia da Penha, em Faro.
Susana Sarraguça conta ao Notícias ao Minuto que “há cerca de seis anos” tentou implementar o conceito de consultas farmacêuticas, mas a “adesão dos utentes nunca foi a 100%”.
“Os utentes não percebiam muito bem o que era o acompanhamento farmacêutico, achavam que isso já tinham ao balcão quando vinham comprar os medicamentos”, explica a especialista.
Durante três anos, a Farmácia da Penha disponibilizou aquilo que Susana Sarraguça descreve como o “verdadeiro acompanhamento: era feita uma entrevista isolada ao utente na qual nos inteirávamo-nos das doenças e respetiva medicação, criávamos uma ficha no sistema informático e íamos seguindo toda a medicação que era feita, se havia ou não recetividade aos fármacos, se as tomas eram feitas corretamente ou não”.
Até aqui o serviço prestado era gratuito, mas como a farmácia é bastante movimentada, Susana viu a necessidade em contratar uma empresa externa para levar a cabo estas consultas. A primeira consulta tinha um valor de 15 euros, as restantes eram 10. Foi então que a adesão, que já não era muita, caiu por completo e o “projeto morreu”.
Susana Sarraguça lamenta que tal tenha acontecido, pois este é um “projeto extremamente interessante” e “importante”, especialmente para os “idosos e polimedicados das zonas rurais que não têm quem os ajude e, por isso, chegam a tomar duas vezes a mesma medicação porque a caixa ou o comprimido mudou de cor”, o que, partilha, acaba por levar ao internamento dos utentes.
Atualmente, a Farmácia da Penha disponibiliza um “semi-acompanhamento” aos utentes mais idosos a quem é dada uma maior atenção. “Enviamos mensagens e quando cá vêm temos um cuidado redobrado na dispensa dos fármacos, tentando perceber se estão a tomá-los de forma correta. É apenas um pequeno acompanhamento, pois não temos condições para ter o projeto em pleno. Era o ideal, mas tornou-se numa utopia para nós”, remata.









